Содержание
Спасение печени: как помочь главному фильтру организма и защитить себя от болезней читать онлайн Энтони Уильям (Страница 26)
Даже наш собственный адреналин, если не встретит препятствий, может повредить печень. Иногда при длительном и сильном стрессе, или когда надпочечники пытаются с помощью гиперкомпенсации решить проблему другого органа, например низкий уровень гормонов щитовидной железы, они выбрасывают столько адреналина, что его невозможно нейтрализовать. Этот излишек активного адреналина вреден для печени, он практически отравляет ее, особенно если вдобавок ко всему человек ест много соленой пищи и уксуса, скажем в виде салатной заправки, и регулярно пьет спиртное — хватит и стакана вина перед сном. Функции отравленной адреналином печени замедляются, и ей приходится прятать в себя все больше вредных веществ.
В идеале печень должна легко перерабатывать токсины, жиры и гормоны, нейтрализовывать вредные вещества и избавляться от них, хранить в себе только высококачественные жиры и гормоны, которые позже могут пригодиться организму. Однако на деле печени большинства людей работают слишком много. Как только в печень устремляется поток крови, ее «конвейерные рабочие» принимаются сортировать полезное, вредное и опасное. Если вредного и опасного слишком много, они устают и перестают справляться с поступающими задачами. Лучший выход для печени в этом случае — хранить излишек в себе, чтобы защитить вас. Однако найти для всего этого место, а мы помним, что ослабленная печень действует очень медленно, становится нелегко.
Однако на деле печени большинства людей работают слишком много. Как только в печень устремляется поток крови, ее «конвейерные рабочие» принимаются сортировать полезное, вредное и опасное. Если вредного и опасного слишком много, они устают и перестают справляться с поступающими задачами. Лучший выход для печени в этом случае — хранить излишек в себе, чтобы защитить вас. Однако найти для всего этого место, а мы помним, что ослабленная печень действует очень медленно, становится нелегко.
Зачастую печени приходится складывать излишек жировых клеток, гормонов и гормональных соединений, ядовитых веществ и токсичных отходов в отделы, предназначенные для хранения питательных веществ. Такое перемешивание не нормально, печень идет на это, поскольку находится в отчаянном положении, ведь она должна постоянно адаптироваться и защищать вас, не пускать жир в кровь, не давать скапливаться холестерину, предотвращать резистентность к инсулину, которая может стать причиной диабета, и еще многое другое.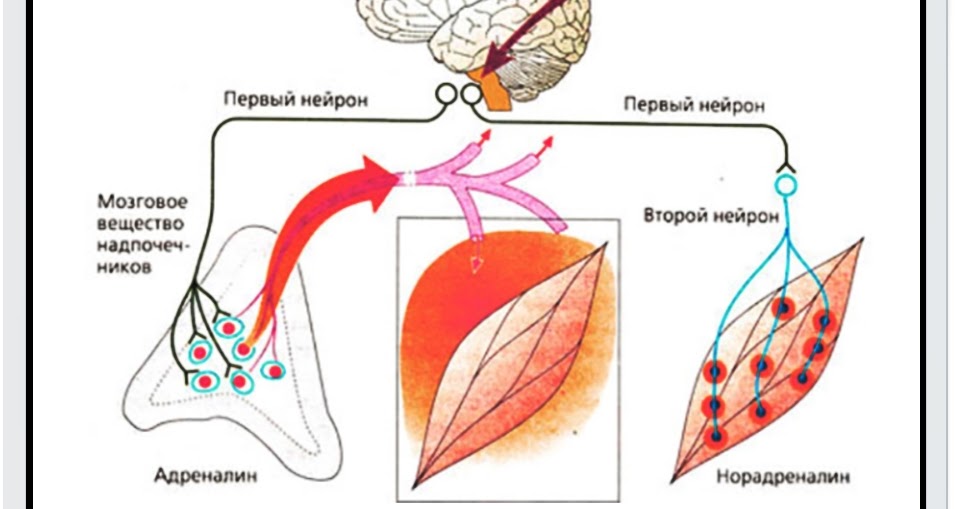 Печень, работающая на пределе возможностей, слабеет и становится все более дряблой. Ее защитные функции сходят на нет.
Печень, работающая на пределе возможностей, слабеет и становится все более дряблой. Ее защитные функции сходят на нет.
Набор веса с возрастом
Что такого происходит с печенью, что с возрастом мы набираем вес? И почему даже люди, которые всю жизнь едят что хотят и нисколько не поправляются, в зрелом возрасте полнеют? Это неизбежно почти для всех за редким исключением: талия пропадает, на весах появляются лишние килограммы, и к человеку приходит ощущение, что тело его предает.
Дело в том, что многие заболевания печени проявляются только тогда, когда она становится дряблой и ее способность расщеплять жир нарушается. Вот почему люди говорят, что их вес был стабилен на протяжении десяти, двадцати, тридцати, сорока или пятидесяти лет, а затем они начали толстеть без видимых причин. Фитнес-тренеры упорно твердят, что с возрастом обмен веществ замедляется и решение проблемы — здоровое питание и увеличение физических нагрузок. Да, зачастую правильное питание и спорт помогают. Но не потому, что ускоряют обмен веществ, а потому, что здоровый образ жизни помогает очистить печень, обогатить ее кислородом и освободить от ядовитых веществ. Какие-то части печени омолаживаются, и именно это помогает людям сбросить лишние килограммы. Повторюсь, к обмену веществ это процесс не имеет никакого отношения.
Но не потому, что ускоряют обмен веществ, а потому, что здоровый образ жизни помогает очистить печень, обогатить ее кислородом и освободить от ядовитых веществ. Какие-то части печени омолаживаются, и именно это помогает людям сбросить лишние килограммы. Повторюсь, к обмену веществ это процесс не имеет никакого отношения.
Стройные люди не защищены от дряблости печени, поскольку отложения жира скапливаются незаметно. В конце концов люди замечают внезапную перемену, их вес начинает стремительно увеличиваться, хотя они не меняли образ жизни, и им говорят: «У вас медленный обмен веществ». С этим столкнулись пятьдесят процентов людей, борющихся с лишним весом: какими бы интенсивными ни были их тренировки и как бы они ни следили за питанием, цифра на весах только растет.
Такая ситуация означает, что печень стала очень дряблой и ей нужна лечебная поддержка. Излишки жировых клеток и адреналина, отходы жизнедеятельности болезнетворных микроорганизмов и токсины перегружают печень, она не может должным образом перерабатывать жир, и он начинает накапливаться быстрее. Сначала она прячет его внутри себя, а потом он откладывается даже на ее поверхности, и развивается жировая дегенерация печени или предшествующее ей состояние. Жировые клетки идут в кишечник, а затем в сердце, где создают нагрузку на артерии. Также может повыситься уровень гликированного гемоглобина, из-за чего врачи диагностируют преддиабетное состояние. Жир активно откладывается на талии.
Сначала она прячет его внутри себя, а потом он откладывается даже на ее поверхности, и развивается жировая дегенерация печени или предшествующее ей состояние. Жировые клетки идут в кишечник, а затем в сердце, где создают нагрузку на артерии. Также может повыситься уровень гликированного гемоглобина, из-за чего врачи диагностируют преддиабетное состояние. Жир активно откладывается на талии.
Вот что такое лишний вес в аспекте жировых клеток. Если бы люди ходили, держа свою печень в руках, мы бы увидели, сколько из нас страдают жировой дегенерацией печени. Но мы судим по внешнему виду, и потому более худые люди считают, что имеют право называть других «жирными», не зная о том, что их печень еще «жирнее», просто эффекты жировой дегенерации печени у них пока не проявились.
Когда человек называет себя «жирным», он обычно и не подозревает, что в большинстве случаев жир — лишь Часть проблемы, из-за которой они выглядят толще, чем хотелось бы. У лишнего веса есть и еще одна сторона — задержка жидкости. Если у вас, несмотря на все ваши старания, сохраняется около тридцати килограммов лишнего веса, примерно двадцать из них составляет жир, а остальные десять — жидкость, которую задерживает организм. Этот лимфатический отек возникает из-за того, что функция фильтра, которую должна выполнять печень, ложится на лимфатическую систему. В норме печень перерабатывает макроотходы, а лимфатическая
Если у вас, несмотря на все ваши старания, сохраняется около тридцати килограммов лишнего веса, примерно двадцать из них составляет жир, а остальные десять — жидкость, которую задерживает организм. Этот лимфатический отек возникает из-за того, что функция фильтра, которую должна выполнять печень, ложится на лимфатическую систему. В норме печень перерабатывает макроотходы, а лимфатическая
система — микроотходы. Но когда печень слишком перегружена, она пропускает дальше в организм слишком много мусора, лимфа становится гуще, чем должна, а потому лимфатические сосуды и протоки забиваются. Чтобы справиться с проблемой, лимфатическая система пытается протолкнуть лимфу так, чтобы она обходила препятствия. Образуются «карманы» с лимфой, что и вызывает задержку жидкости. Уже одно знание об этом процессе помогает сделать шаг вперед.
Тайна разгадана
А как насчет пожилых людей, которые так и не располнели? Чем это меньшинство такое особенное? Говорят, им повезло с генами и стабильным обменом веществ, но это не так. Если за свою жизнь человек ни разу не набрал вес, значит, у него никогда не было проблем с печенью, ее никогда не бомбардировали ядовитые вещества, вирусы, тяжелые металлы, всевозможные штаммы болезнетворных микроорганизмов, пластмасса, лекарства, пестициды, гербициды, фунгициды, растворители и другие токсичные химические соединения, диоксины, а также лишние жиры. Выделение желчи у этого человека оставалось стабильным, а сама желчь была богата ферментами, и ее соли оставались сильными и активными. И с какими бы неизвестными возбудителями заболеваний и токсинами ни сталкивалась печень этого человека, его вес не менялся.
Если за свою жизнь человек ни разу не набрал вес, значит, у него никогда не было проблем с печенью, ее никогда не бомбардировали ядовитые вещества, вирусы, тяжелые металлы, всевозможные штаммы болезнетворных микроорганизмов, пластмасса, лекарства, пестициды, гербициды, фунгициды, растворители и другие токсичные химические соединения, диоксины, а также лишние жиры. Выделение желчи у этого человека оставалось стабильным, а сама желчь была богата ферментами, и ее соли оставались сильными и активными. И с какими бы неизвестными возбудителями заболеваний и токсинами ни сталкивалась печень этого человека, его вес не менялся.
Если сравнить семью, несколько поколений которой боролись с лишним весом, и семью, члены которой оставались стройными, может показаться, что вторая семья просто выиграла в генетическую лотерею! Хотя гены играют значительную роль в нашей жизни, в этой ситуации они ни при чем. Здесь в игру вступает другой основополагающий фактор наследования: токсины в печени. У стройных от природы людей уровень ядовитых веществ в печени, унаследованных от предков, ниже, чем у всех остальных. Возможно, бабушка такого человека не пострадала от использования ДДТ, как девяносто девять процентов людей в этом районе. Возможно, его отец не работал на заводе. Печень у членов его семьи менее пропитана ядовитыми веществами, так что ребенок появляется на свет с меньшей нагрузкой на печень и с меньшей предрасположенностью к ожирению. Лишний вес никогда не был связан с генами.
Возможно, бабушка такого человека не пострадала от использования ДДТ, как девяносто девять процентов людей в этом районе. Возможно, его отец не работал на заводе. Печень у членов его семьи менее пропитана ядовитыми веществами, так что ребенок появляется на свет с меньшей нагрузкой на печень и с меньшей предрасположенностью к ожирению. Лишний вес никогда не был связан с генами.
…
К ПРОБЛЕМЕ ЛИШНЕГО ВЕСА НЕ СТОИТ ОТНОСИТЬСЯ КАК К СУДЬБЕ ИЛИ ПОЖИЗНЕННОМУ ПРИГОВОРУ. ОСОЗНАЙТЕ, ЧТО ЛИШНИЙ ВЕС — НА САМОМ ДЕЛЕ ВОПРОС ИЗБЫТКА ЖИДКОСТИ В ОРГАНИЗМЕ, И ОЩУТИТЕ СВОБОДУ.
Есть множество случаев, когда вес братьев и сестер, то есть людей с похожим набором хромосом, радикально различался. Это лишний раз доказывает, что гены определяют далеко не все. В печень одного из детей могло попасть экстремально много токсичных тяжелых металлов, что вылилось для него в проблемы с лишним весом, а у другого вирусная нагрузка была минимальной, и токсичных металлов в печени меньше, так что он сумел остаться стройным.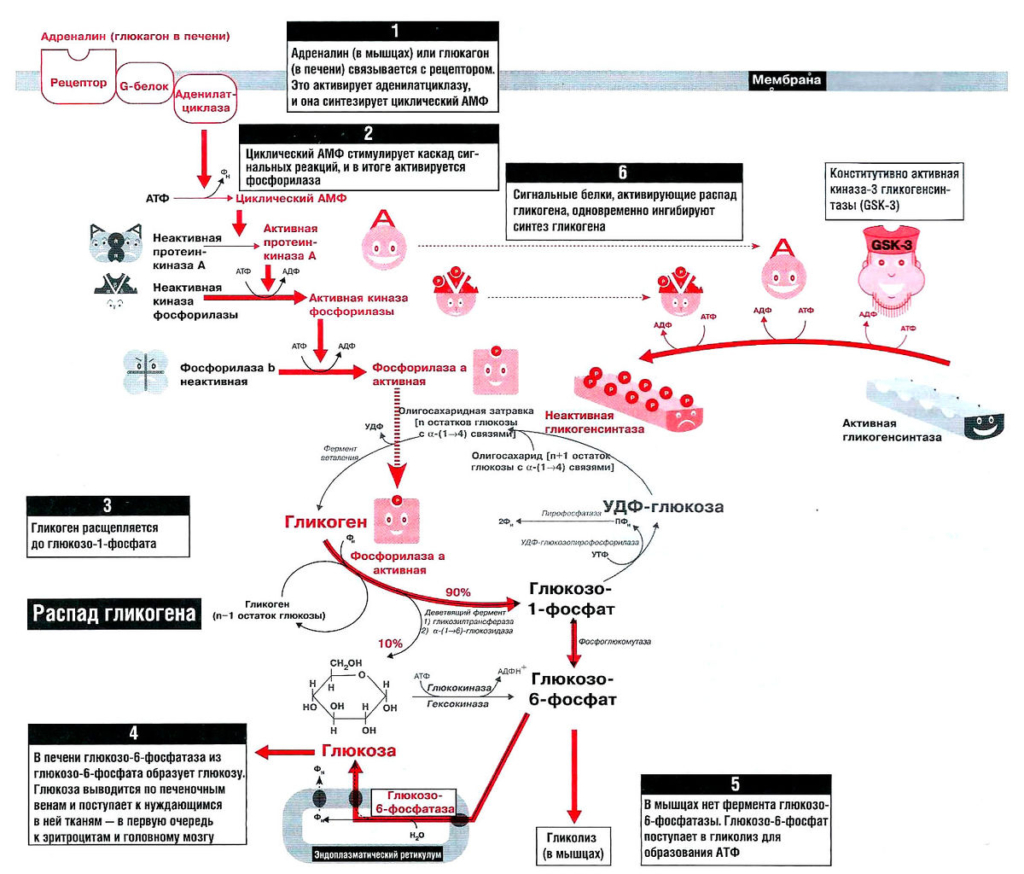 Не следует забывать, что люди разные.
Не следует забывать, что люди разные.
К проблеме лишнего веса не стоит относиться как к судьбе или пожизненному приговору, и уж тем более с осуждением. Попытки морить себя голодом и заниматься до изнеможения на тренажерах, как и проклятия в адрес своей семьи, должны остаться для вас в прошлом. Осознайте, что лишний вес — на самом деле вопрос избытка жидкости в организме, и ощутите свободу. Не нужно маниакально сжигать калории — это как палить из пушки по воробьям. Все эти клетки лишнего жира появляются не из-за лени и страсти к фастфуду. Можно каждый день делать зарядку, есть только тщательно отмеренные порции предельно здоровой еды и все равно поправляться, если вирус герпеса четвертого типа или любой другой патоген мешают работе печени.
Адреналин – влияние гормона на организм
Гормоны
- Сообщение от
Евгения Котенко
11
Июл
Адреналин – это гормон стресса, вырабатываемый в мозговом веществе надпочечников.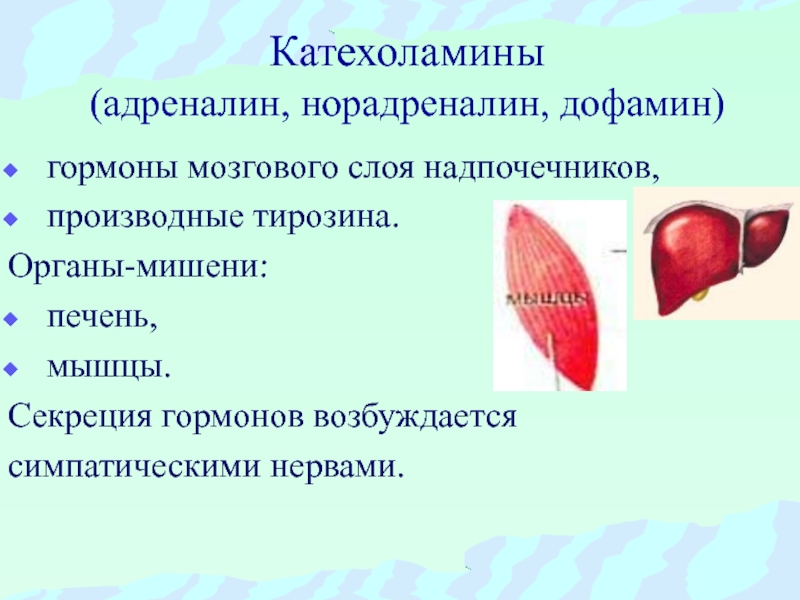 Во время стрессовой ситуации его выработки значительно увеличивается и может достигнуть критической отметки. Организм посылает определенные импульсы для создания определенной реакции. Гормон играет важную роль для человека и влияет на нормальное функционирование органов и систем.
Во время стрессовой ситуации его выработки значительно увеличивается и может достигнуть критической отметки. Организм посылает определенные импульсы для создания определенной реакции. Гормон играет важную роль для человека и влияет на нормальное функционирование органов и систем.
При попадании в напряженную ситуацию гормоны стресса руководят действиями и побуждает на определенные реакции. Например, при необходимости осуществления неприятного для человека действия может начать болеть живот, а при выступлении на публику резко пропасть голос.
Как вызвать выброс адреналина?
Выработка адреналина связана с эмоциональным состоянием человека. Спровоцировать его выброс можно искусственно. Для этого достаточно:
- посмотреть страшный фильм;
- прыгнуть с парашютом;
- поиграть в опасные игры;
- увидеть что-то страшное и т.д.
Некоторым людям достаточно «накрутить» себя для того чтобы гормон начал самостоятельную выработку. Регулировать его продуктами невозможно. Это исключительно эмоции и работа нервной системы.
Это исключительно эмоции и работа нервной системы.
Ум, полный беспокойства и различных навязчивых мыслей способен спровоцировать выработку гормона. Это особенно актуально в ночное время суток, когда в квартире тишина и в голову закрадываются различные мысли. Восприимчивый мозг способен рисовать различные картинки, что сопровождается не только страхом, но и активной потерей энергии.
Для контроля стрессового гормона достаточно упорядочить мысли. Минимизировать просмотр телевизора, убрать источники яркого света перед сном, убрать мобильный телефон и музыку.
Влияние адреналина на организм
Переживание стресс – это нормальное состояние организма, которое очень полезно для выживания. Но человеку необходимо знать методы противодействия стрессу, ведь регулярные выброс адреналина – это негативное воздействие на состояние кровеносных сосудов, повышение артериального давления и риск развития заболеваний сердечно-сосудистой системы.
Для контроля гормона стресса у женщин необходимо научиться активировать парасимпатическую нервную систему. Отдых и переваривание ситуации являются противодействием классической схемы «бей и беги», по которой работает адреналин. Гормон оказывает воздействие на весь организм:
Отдых и переваривание ситуации являются противодействием классической схемы «бей и беги», по которой работает адреналин. Гормон оказывает воздействие на весь организм:
- сердце и кровеносное давление. Реакция, вызванная адреналином, провоцирует расширение бронхов и других воздушных каналов. Это классическая реакция, направленная на обеспечение мышц дополнительным кислородом. Адреналин провоцирует сокращение кровеносных сосудов, перенаправляя кровь к основным мышечным группам, а также к сердцу и легким. Этот процесс приводит к увеличению частоты сердечных сокращений и ударного объем, способствует расширению зрачков и сужению артериол;
- обменные процессы. Гормон стресса у мужчин и женщин вызывает повышение уровня сахара в крови, это обусловлено усилением катализа гликогена до глюкозы в печени. По аналогичному принципу активируется распад гликогена;
- центральную нервную систему. Адреналин производится под контролем центральной нервной системы. Гипоталамус, располагающийся в головном мозге, получает сигнал об опасности.
 Этот сигнал связывается с телом посредством симпатической нервной системы. Примечательно, что адреналин способствует увеличению мозговой активности и физической силы. Именно поэтому некоторые люди легко справляются со стрессовыми ситуациями и находят эффективные решения;
Этот сигнал связывается с телом посредством симпатической нервной системы. Примечательно, что адреналин способствует увеличению мозговой активности и физической силы. Именно поэтому некоторые люди легко справляются со стрессовыми ситуациями и находят эффективные решения; - гладкие и скелетные мышцы. Под действием адреналина большинство мышц расслабляется. Это приводит к тому, что во время стрессовой ситуации люди испытывают дискомфорт в области внутренних органов, включая желудок и сердце;
- свертываемость крови. Свертываемость крови в критических ситуациях повышается, и это подтвержденный факт. На стресс организм отвечает увеличением количества тромбоцитов и скорости сворачивания крови. Примечательно, что адреналин угнетает эрекцию и влияет на мужскую потенцию.
При адреналиновом стрессе усиливаются противоаллергические и противовоспалительные свойства. Примечательно, что гормон используется для лечения анафилактического шока, а также сепсиса. Он широко применяется при астме.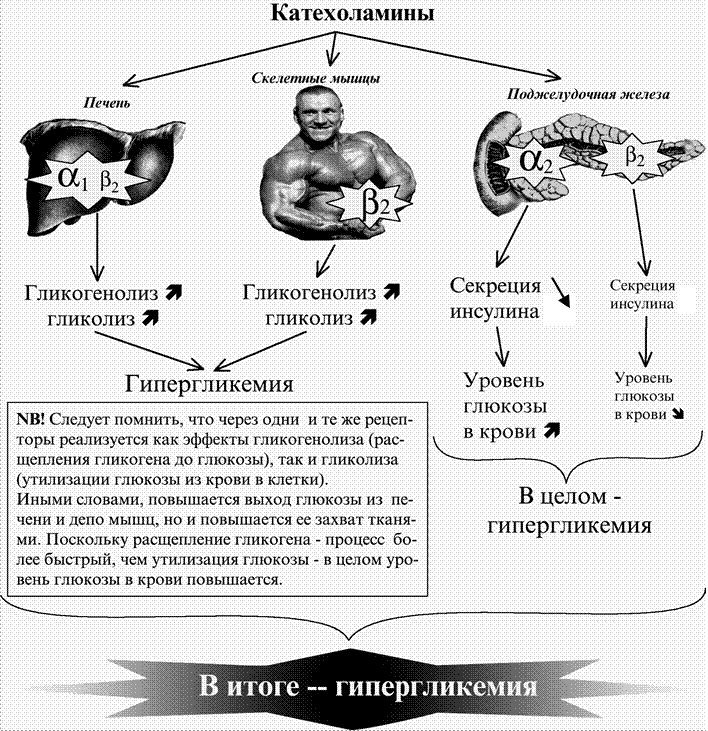
Чем опасен переизбыток адреналина?
При повышенном гормоне стресса организм может негативно отреагировать. Примечательно, что в некоторых случаях чрезмерная выработка адреналина может быть вызвана не стрессом. Повышенное количество гормона сопровождается головокружением, слабостью, а также:
- учащенным сердцебиением;
- тахикардией;
- общим беспокойством;
- головной болью;
- тремором конечностей;
- гипертонией.
В тяжелых ситуациях не исключен острый отек легких. При постоянном переизбытке гормона наблюдается постоянное беспокойство и раздражительность. При появлении указанной симптоматики целесообразно обратиться за помощью к специалистам. Медицинский центр Алтимед специализируется на терапии отклонений в организме посредством инновационного оборудования. Современные устройства в точности определяют слабое место. На основании диагностики определяется оптимальная схема лечения.
Как нормализовать уровень адреналина?
Нормализовать уровень адреналина в организме можно самостоятельно, но, если состояние не критическое. Простые правила помогут контролировать гормон.
Простые правила помогут контролировать гормон.
Как понизить гормон стресса без медикаментов? Следовать установленным правилам:
- восстановить режим;
- сбалансированно питаться;
- регулярно заниматься спортом;
- научиться контролировать эмоции;
- найти расслабляющее занятие;
- получать положительные эмоции;
- больше взаимодействовать с животными.
Но это лишь рекомендации. При высоком содержании гормона, что негативно отражается на общем состоянии и несет явную угрозу необходимо обращаться за профессиональной помощью.
Анализ на определение уровня адреналина в организме
В медицинском центре Алтимед используется функциональный скрининг. Его основная задача – это выявление нарушений со стороны организма с целью их последующего устранения. Ранее для определения уровня адреналина в организме необходимо было сдавать кровь. Современные методики позволяют произвести оценку неинвазивными методами.
Обращаться за помощью в медицинский центр необходимо при появлении следующих состояний:
- учащенное сердцебиение без причины;
- регулярное повышение артериального давления;
- постоянный тремор в теле;
- усиленное потоотделение.
Посредством современного оборудования будет проведена диагностика состояния и определена оптимальная схема ликвидации проблемы. Главная задача специалистов – это естественное безмедикаментозное воздействие на организм.
Остались вопросы? За дополнительной информацией обращайтесь по нашим номерам телефонов.
Оценка функции надпочечников при заболеваниях печени
1. Ачарья С.К., Мадан К., Даттагупта С., Панда С.К. Вирусный гепатит в Индии. Natl Med J Индия. 2006; 19: 203–17. [PubMed] [Google Scholar]
2. Левин А., Загури-Шарон О., Фельдман Р., Льюис Дж. Г., Веллер А. Измерение кортизола в психобиологических исследованиях человека. Физиол Поведение. 2007; 90:43–53. [PubMed] [Google Scholar]
3. Weiser JN, Do YS, Feldman D. Синтез и секреция глобулина, связывающего кортикостероиды, печенью крыс. Джей Клин Инвест. 1979;63:461–7. [Бесплатная статья PMC] [PubMed] [Google Scholar]
Weiser JN, Do YS, Feldman D. Синтез и секреция глобулина, связывающего кортикостероиды, печенью крыс. Джей Клин Инвест. 1979;63:461–7. [Бесплатная статья PMC] [PubMed] [Google Scholar]
4. Марик П., Гайоски Т., Старзл Т. Гепатоадреналовый синдром: распространенное, но нераспознанное клиническое состояние. Крит Уход Мед. 2005;33:1254–9. [Бесплатная статья PMC] [PubMed] [Google Scholar]
5. Fede G, Spadaro L, Tomaselli T, Privitera G, Piro S, Rabuazzo AM, et al. Оценка адренокортикального резерва у стабильных больных с циррозом печени. J Гепатол. 2011; 54: 243–50. [PubMed] [Google Scholar]
6. Араби Ю.М., Альджума А., Даббаг О., Тамим Х.М., Ришу А.Х., Аль-Абдулкарим А. и др. Низкие дозы гидрокортизона у пациентов с циррозом печени и септическим шоком: рандомизированное контролируемое исследование. CMAJ. 2010;182:1971–7. [Бесплатная статья PMC] [PubMed] [Google Scholar]
7. Fernández J, Escorsell A, Zabalza M, Felipe V, Navasa M, Mas A, et al. Надпочечниковая недостаточность у пациентов с циррозом печени и септическим шоком: влияние лечения гидрокортизоном на выживаемость. Гепатология. 2006;44:1288–95. [PubMed] [Google Scholar]
Гепатология. 2006;44:1288–95. [PubMed] [Google Scholar]
8. Stewart PM, Corrie J, Seckl JR, Edwards CR, Padfield PL. Рациональный подход к оценке гипоталамо-гипофизарно-надпочечниковой оси. Ланцет. 1988; 1: 1208–10. [PubMed] [Академия Google]
9. Hägg E, Asplund K, Lithner F. Значение базального анализа кортизола плазмы в оценке гипофизарно-надпочечниковой недостаточности. Клин Эндокринол. 1987; 26: 221–6. [PubMed] [Google Scholar]
10. Cooper MS, Stewart PM. Недостаточность кортикостероидов у пациентов с острыми заболеваниями. N Engl J Med. 2003; 348: 727–34. [PubMed] [Google Scholar]
11. Harry R, Auzinger G, Wendon J. Клиническое значение надпочечниковой недостаточности при острой печеночной дисфункции. Гепатология. 2002; 36: 395–402. [PubMed] [Академия Google]
12. Galbois A, Rudler M, Massard J, Fulla Y, Bennani A, Bonnefont-Rousselot D, et al. Оценка функции надпочечников у пациентов с циррозом печени: следует отдавать предпочтение кортизолу слюны.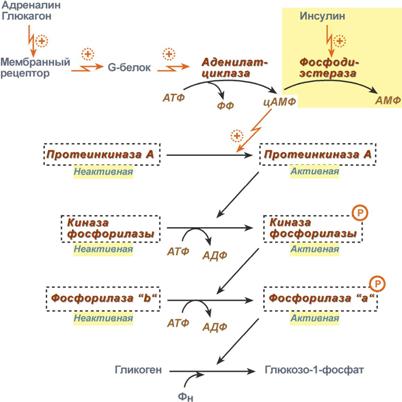 J Гепатол. 2010;52:839–45. [PubMed] [Google Scholar]
J Гепатол. 2010;52:839–45. [PubMed] [Google Scholar]
13. Tan T, Chang L, Woodward A, McWhinney B, Galligan J, Macdonald GA, et al. Характеристика функции надпочечников с использованием прямого измерения свободного кортизола в плазме при стабильном тяжелом заболевании печени. J Гепатол. 2010;53:841–8. [PubMed] [Академия Google]
14. Tsai MH, Peng YS, Chen YC, Liu NJ, Ho YP, Fang JT, et al. Надпочечниковая недостаточность у пациентов с циррозом печени: тяжелый сепсис и септический шок. Гепатология. 2006; 43: 673–81. [PubMed] [Google Scholar]
15. Zietz B, Lock G, Plach B, Drobnik W, Grossmann J, Schölmerich J, et al. Дисфункция гипоталамо-гипофизарно-железистой оси и связь с классификацией Чайлд-Пью у пациентов мужского пола с алкогольным и вирусным циррозом печени. Eur J Гастроэнтерол Гепатол. 2003; 15: 495–501. [PubMed] [Академия Google]
16. Мак Дональд Дж. А., Хендельсман Д. Д., Дилворт П., Конвей А. Дж., Маккоган Г. В. Гипоталамо-гипофизарно-надпочечниковая функция в терминальной стадии неалкогольной болезни печени. J Гастроэнтерол Гепатол. 1993; 8: 247–53. [PubMed] [Google Scholar]
J Гастроэнтерол Гепатол. 1993; 8: 247–53. [PubMed] [Google Scholar]
17. Acevedo J, Fernandez J, Castro M, Roca D, Gines P, Arroyo V, et al. Влияние относительной недостаточности надпочечников на функцию кровообращения и смертность при прогрессирующем циррозе печени. J Гепатол. 2011; 54:S61–208. [Google Scholar]
18. Fede G, Spadaro L, Tomaselli T, Privitera G, Germani G, Tsochatzis E. Дисфункция коры надпочечников при заболеваниях печени: систематический обзор. Гепатология. 2012; 55:1282–91. [PubMed] [Google Scholar]
19. Patel S, Broomhead R, Burroughs AK, Mallett SV, O’Beirne J. Влияние интраоперационного метилпреднизолона на курс после трансплантации печени (LT) в отделении интенсивной терапии (ITU) — дополнительные доказательства существования гепато-адреналового синдрома? J Гепатол. 2010; 52 (Дополнение 1): S197. [Google Scholar]
20. Yaguchi H, Tsutsumi K, Shimono K, Omura M, Sasano H, Nishikawa T, et al. Участие липопротеинов высокой плотности в качестве субстрата холестерина для стероидогенеза бычьими надпочечниковыми фасцикуло-ретикулярными клетками. Жизнь наук. 1998;62:1387–95. [PubMed] [Google Scholar]
Жизнь наук. 1998;62:1387–95. [PubMed] [Google Scholar]
21. Борнштейн С.Р. Предрасполагающие факторы надпочечниковой недостаточности. N Engl J Med. 2009; 360: 2328–39. [PubMed] [Google Scholar]
22. Gaillard RC, Turnill D, Sappino P, Muller AF. Фактор некроза опухоли альфа ингибирует гормональную реакцию гипофиза на рилизинг-факторы гипоталамуса. Эндокринология. 1990; 127:101–6. [PubMed] [Google Scholar]
23. Borkowski AJ, Levin S, Delcroix C, Mahler A, Vera Verhaset V. Производство холестерина и гидрокортизона в крови у человека: количественные аспекты утилизации циркулирующего холестерина надпочечниками в покое и при стимуляция адренокортикотропина. Джей Клин Инвест. 1967;46:797–811. [PMC free article] [PubMed] [Google Scholar]
24. Gwynne JT, Strauss JF., III Роль липопротеинов в стероидогенезе и метаболизме холестерина в стероидогенных железах. Endocr Rev. 1982; 3: 299–329. [PubMed] [Google Scholar]
25. Landschulz KT, Pathak RK, Rigotti A. Регуляция рецептора мусорщика, класс B, тип I, рецептор липопротеина высокой плотности, в печени и стероидогенных тканях крысы. Джей Клин Инвест. 1996; 98: 984–95. [Бесплатная статья PMC] [PubMed] [Google Scholar]
Джей Клин Инвест. 1996; 98: 984–95. [Бесплатная статья PMC] [PubMed] [Google Scholar]
26. Фатима М., Ранджа Ф.А. Дислипидемия при хронических заболеваниях печени. Pak J Med Health Sci. 2007; 1:103–5. [Google Scholar]
27. Кальво Д., Гомес-Коронадо Д., Ласунсьон М.А., Вега М.А. CLA-1 представляет собой гликопротеин плазматической мембраны с молекулярной массой 85 кДа, который действует как высокоаффинный рецептор как для нативных (ЛПВП, ЛПНП и ЛПОНП), так и для модифицированных (ОхЛПНП и АсЛПНП) липопротеинов. Артериосклеры Тромб Васк Биол. 1997; 17: 2341–9. [PubMed] [Google Scholar]
28. Llera-Moya M, Connelly MA, Drazul D, Klein SM, Favari E, Yancey PG, et al. Рецептор-мусорщик класса B типа 1 влияет на гомеостаз холестерина, увеличивая поток холестерина между клетками и ЛПВП. J липидный рез. 2001;42:1969–78. [PubMed] [Google Scholar]
29. Liu J, Heikkila P, Meng QH, Kahri AI, Tikkanen MJ, Voutilainen R, et al. Экспрессия генов рецепторов липопротеинов низкой и высокой плотности в надпочечниках человека.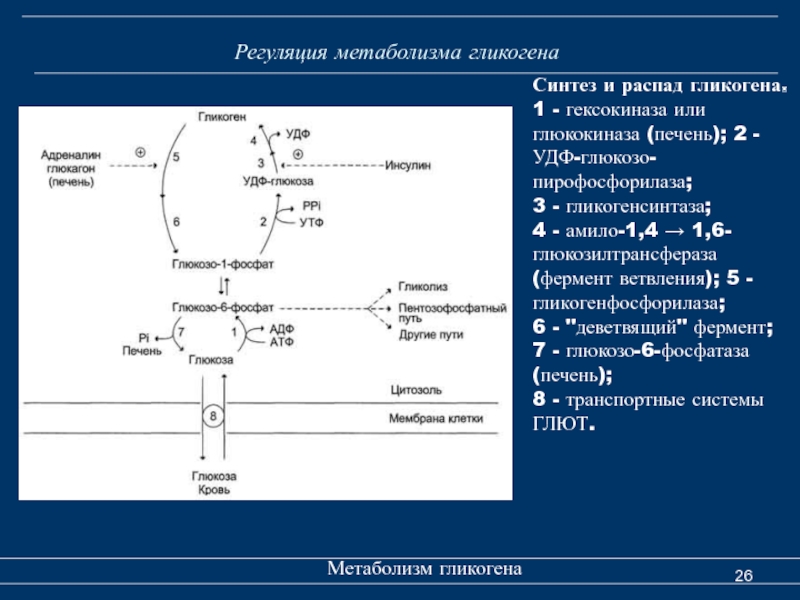 Евр Дж Эндокринол. 2000; 142: 677–82. [PubMed] [Google Scholar]
Евр Дж Эндокринол. 2000; 142: 677–82. [PubMed] [Google Scholar]
30. Малик Р., Ходжсон Х. Связь между щитовидной железой и печенью. QJM. 2002; 95: 559–69. [PubMed] [Google Scholar]
31. Stewart PM, Corrie J, Seckl JR, Edwards CR, Padfield PL. Рациональный подход к оценке гипоталамо-гипофизарно-надпочечниковой оси. Ланцет. 1988;1:1208–10. [PubMed] [Google Scholar]
32. Вибке А. Подход к взрослому с недавно диагностированной недостаточностью надпочечников. J Clin Endocrinol Metab. 2009;94:1059–67. [PubMed] [Google Scholar]
33. Erturk E, Jaffe CA, Barkan AL. Оценка целостности гипоталамо-гипофизарно-надпочечниковой оси с помощью инсулиновой гипогликемической пробы. J Clin Endocrinol Metab. 1998; 83: 2350–4. [PubMed] [Google Scholar]
34. Kazlauskaite R, Evans AT, Villabona CV, Abdu TA, Ambrosi B, Atkinson AB, et al. Кортикотропные тесты на гипоталамо-гипофизарно-надпочечниковую недостаточность: метаанализ. J Clin Endocrinol Metab. 2008;93:4245–53. [PubMed] [Google Scholar]
35. Tran HA, Song S, Lojewski RJ, Reeves GE. Обострение гепатита С, вызванное субклиническим гипоадренализмом интерфероном-альфа2бета: отчет о клиническом случае. Кейс Дж. 2008; 1:157. [Бесплатная статья PMC] [PubMed] [Google Scholar]
Tran HA, Song S, Lojewski RJ, Reeves GE. Обострение гепатита С, вызванное субклиническим гипоадренализмом интерфероном-альфа2бета: отчет о клиническом случае. Кейс Дж. 2008; 1:157. [Бесплатная статья PMC] [PubMed] [Google Scholar]
36. Somlo F, Berry GR. Внепеченочные проявления вирусной инфекции гепатита В: болезнь Аддисона и миелофиброз у больного с персистирующей поверхностной антигенемией гепатита В. Может ли J заразить Dis. 1993; 4: 139–44. [Бесплатная статья PMC] [PubMed] [Google Scholar]
Надпочечниковая недостаточность как причина острой печеночной недостаточности: клинический случай
- Список журналов
- Представитель по делу Эндокринол
- v.2013; 2013
- PMC3596948
Являясь библиотекой, NLM предоставляет доступ к научной литературе. Включение в базу данных NLM не означает одобрения или согласия с
Включение в базу данных NLM не означает одобрения или согласия с
содержание NLM или Национальных институтов здравоохранения.
Узнайте больше о нашем отказе от ответственности.
Дело Представитель Эндокринол. 2013; 2013: 487189.
Опубликовано в Интернете 25 февраля 2013 года. 02 Информация об авторе Примечания к статье Информация об авторских правах и лицензиях Отказ от ответственности
Введение . Многие заболевания и состояния могут способствовать повышению уровня ферментов печени. Общие причины включают вирусный и аутоиммунный гепатит, ожирение печени и заболевания желчных протоков, но в редких случаях, таких как поражение печени при эндокринных нарушениях, также наблюдается печеночная недостаточность. Надпочечниковая недостаточность является наиболее редким эндокринным заболеванием, осложняющим работу печени. В ранее зарегистрированных случаях надпочечниковой недостаточности наблюдалось легкое повышение уровня печеночных ферментов, но мы сообщаем о случае с тяжелым повышением печеночных ферментов и печеночной недостаточностью из-за недостаточности надпочечников. Насколько нам известно, это первый отчет в этой области. История болезни . Женщина 39-ти лет была госпитализирована в отделение неотложной помощи в связи с сонливостью и сильной утомляемостью. Ее лабораторные анализы показали протромбиновое время: 21 сек, аланинаминотрансфераза (АЛТ): 2339 МЕ/л, аспартатаминотрансфераза (АСТ): 2002 МЕ/л и ЩФ: 90 МЕ/л. Общей причины поражения печени обнаружено не было, и, в конце концов, с диагнозом надпочечниковой недостаточности и кортикостероидной терапией ферменты печени и ее функция нормализовались. В итоге больная выписана в удовлетворительном состоянии. Заключение . В этом отчете мы подчеркиваем надпочечниковую недостаточность (первичную или вторичную) как причину поражения печени в необъяснимых случаях и рекомендуем наблюдать любое повышение активности печеночных ферментов, даже печеночную недостаточность, у этих пациентов.
Насколько нам известно, это первый отчет в этой области. История болезни . Женщина 39-ти лет была госпитализирована в отделение неотложной помощи в связи с сонливостью и сильной утомляемостью. Ее лабораторные анализы показали протромбиновое время: 21 сек, аланинаминотрансфераза (АЛТ): 2339 МЕ/л, аспартатаминотрансфераза (АСТ): 2002 МЕ/л и ЩФ: 90 МЕ/л. Общей причины поражения печени обнаружено не было, и, в конце концов, с диагнозом надпочечниковой недостаточности и кортикостероидной терапией ферменты печени и ее функция нормализовались. В итоге больная выписана в удовлетворительном состоянии. Заключение . В этом отчете мы подчеркиваем надпочечниковую недостаточность (первичную или вторичную) как причину поражения печени в необъяснимых случаях и рекомендуем наблюдать любое повышение активности печеночных ферментов, даже печеночную недостаточность, у этих пациентов.
Существует множество причин повышения активности печеночных ферментов. Обращаясь к пациенту с дисфункцией печени, распространенными причинами, такими как вирусный гепатит, злоупотребление алкоголем, неалкогольная жировая дистрофия печени, аутоиммунные заболевания печени, наследственные заболевания, такие как дефицит альфа-1-антитрипсина, метаболические заболевания печени, такие как гемохроматоз и болезнь Вильсона, опухоли следует учитывать поражение печени или желчных протоков, поражение печени лекарственными препаратами, инфекцию или желчнокаменную болезнь [1]. Кроме того, у некоторых пациентов с системным заболеванием печень может вовлекаться вторично. При необоснованной дисфункции печени следует учитывать систематические заболевания, поражающие печень, чтобы при правильной диагностике наряду с первичным лечением вылечить поражение печени и избежать неподходящих диагностических тестов и ненужного лечения. Одним из состояний, вовлекающих печень вторично, являются эндокринные расстройства. Гипотиреоз и гипертиреоз являются двумя известными связанными эндокринными расстройствами, которые в основном проявляются при гипертиреозе. До 64% этих пациентов имеют повышение ЩФ и до 35% — повышение АЛТ. Сообщалось также о повышенных ферментах печени при гипотиреозе, сахарном диабете и болезни Кушинга [1]. Одним из эндокринных заболеваний, редко поражающим печень вторично, является надпочечниковая недостаточность [2]. В большинстве зарегистрированных случаев наблюдалось незначительное повышение активности печеночных ферментов, а после лечения надпочечниковой недостаточности нарушения активности печеночных ферментов разрешались.
Кроме того, у некоторых пациентов с системным заболеванием печень может вовлекаться вторично. При необоснованной дисфункции печени следует учитывать систематические заболевания, поражающие печень, чтобы при правильной диагностике наряду с первичным лечением вылечить поражение печени и избежать неподходящих диагностических тестов и ненужного лечения. Одним из состояний, вовлекающих печень вторично, являются эндокринные расстройства. Гипотиреоз и гипертиреоз являются двумя известными связанными эндокринными расстройствами, которые в основном проявляются при гипертиреозе. До 64% этих пациентов имеют повышение ЩФ и до 35% — повышение АЛТ. Сообщалось также о повышенных ферментах печени при гипотиреозе, сахарном диабете и болезни Кушинга [1]. Одним из эндокринных заболеваний, редко поражающим печень вторично, является надпочечниковая недостаточность [2]. В большинстве зарегистрированных случаев наблюдалось незначительное повышение активности печеночных ферментов, а после лечения надпочечниковой недостаточности нарушения активности печеночных ферментов разрешались. В этой статье мы представляем пациента, страдающего надпочечниковой недостаточностью с выраженным повышением активности печеночных ферментов и дисфункцией печени, у которого функция печени нормализовалась после соответствующего лечения. По нашим данным, это первый случай печеночной недостаточности и выраженного повышения активности печеночных ферментов вследствие надпочечниковой недостаточности.
В этой статье мы представляем пациента, страдающего надпочечниковой недостаточностью с выраженным повышением активности печеночных ферментов и дисфункцией печени, у которого функция печени нормализовалась после соответствующего лечения. По нашим данным, это первый случай печеночной недостаточности и выраженного повышения активности печеночных ферментов вследствие надпочечниковой недостаточности.
Пациентка, 39 лет, была направлена в отделение неотложной помощи больницы Шахид Бехешти в Куме из-за сонливости и сильной усталости. Артериальное давление на момент поступления было 134/91 мм рт. ст., при лабораторных исследованиях была обнаружена коагулопатия (). Она была госпитализирована в отделение интенсивной терапии с коагулопатией и отклонениями показателей печеночных проб с диагнозом печеночная недостаточность. Были проведены необходимые тесты для оценки общих причин печеночной недостаточности (). По лабораторным данным развернуты вирусные, аутоиммунные, фармакологические гепатиты и заболевания желчевыводящих путей. УЗИ печени в норме. В связи с отсутствием общих причин печеночной недостаточности при повторном обследовании выявлено, что она длительное время принимала дексаметазон и прекратила его прием за 3 дня до поступления. Итак, при подозрении на недостаточность надпочечников были запрошены некоторые лабораторные анализы, и результаты были АКТГ 11 пг/дл (NL = 9–52 пг/дл) и кортизола в сыворотке 2,5 μ г/дл.
УЗИ печени в норме. В связи с отсутствием общих причин печеночной недостаточности при повторном обследовании выявлено, что она длительное время принимала дексаметазон и прекратила его прием за 3 дня до поступления. Итак, при подозрении на недостаточность надпочечников были запрошены некоторые лабораторные анализы, и результаты были АКТГ 11 пг/дл (NL = 9–52 пг/дл) и кортизола в сыворотке 2,5 μ г/дл.
Таблица 1
Обследование и лабораторные данные пациента.
90 141 33
| Лабораторный анализ | Нормальный диапазон | День госпитализации | 4-й день | 10-й день | 12-й день (выписка) |
|---|---|---|---|---|---|
| PT | 12,7–15,4 с | 21 | 15,6 | 12,6 | 12,4 |
| INR | — | 2,6 | 1,6 | 1,1 | 1 |
| РТТ | 26,3–39,4 с | 24 | 33 | 28 | |
| LDH | 115–221 U/L | 3003 | 849 | 450 | 440 |
| АСТ | 12–38 У/л | 2002 9 0140 | 1590 | 33 | 30 |
| ALT | 7–41 U/L | 2339 | 1081 | 168 | 45 |
| Билирубин общий | 0,3–1,3 мг/дл | 1,3 | 1,2 | 0,9 | 0,9 |
| Билирубин прямой | 0,1–0,4 мг/дл | 0,5 | 0,4 | 0,3 | 0,2 |
| Натрий | 135 –148 ммоль/л | 142 | 142 | 140 | 142 |
| Калий | 3,5–5,3 ммоль/л | 4 | 3,9 | 4,1 | 4 |
| Кальций общий 10,2 мг/дл | 7,7 | 8,2 | 8,5 | 8,4 |
Открыть в отдельном окне
PT: Протромбиновое время.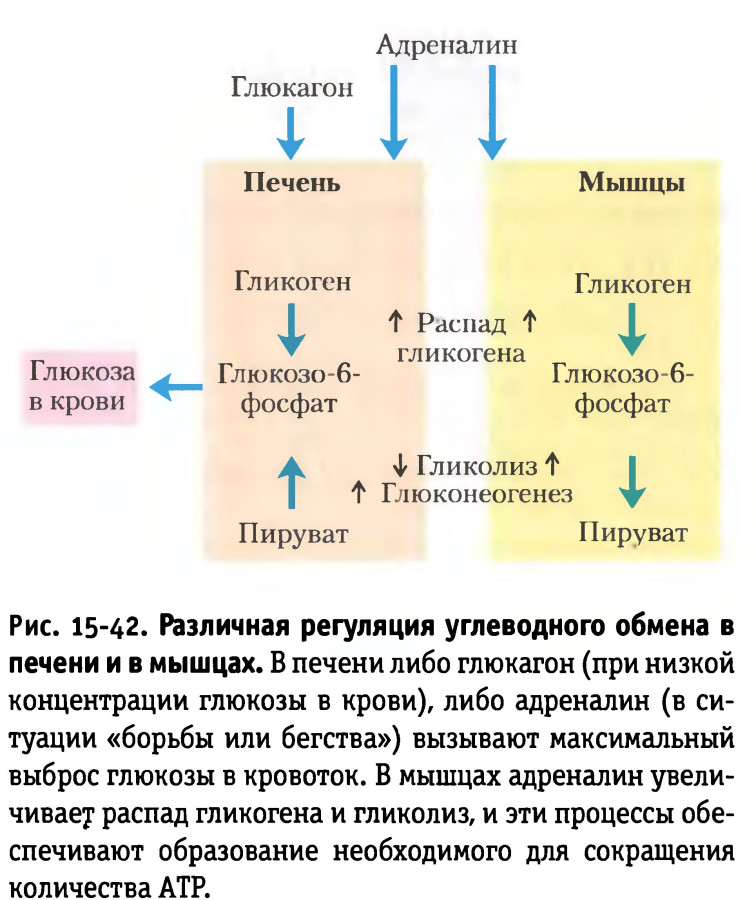 PTT: частичное тромбопластиновое время. ЛДГ: лактатдегидрогеназа. АСТ: аспартатаминотрансфераза. АЛТ: аланинаминотрансфераза.
PTT: частичное тромбопластиновое время. ЛДГ: лактатдегидрогеназа. АСТ: аспартатаминотрансфераза. АЛТ: аланинаминотрансфераза.
Таблица 2
Серологические и токсикологические результаты пациента.
9014 1 8. 2
2
90 141 Г/л
9014 1 Отрицательный: <1/100
90 141 Уровень токсичности: >101
| Тест | Результат | Ед. 0140 | |||
|---|---|---|---|---|---|
| Альбумин | 30,9 | Г/л | 3 6–48 | ||
| Alpha 1 | 2,8 | G/L | 1–3 | ||
| Alpha 2 | Г/л | 4–8 | |||
| Бета | 6,8 | Г/Л | 5–10 | ||
| Гамма | 11,1 | 7–13 | |||
| Всего | 59,7 | Г/л | 60 –78 | ||
| Серология | |||||
| Ат ВГА (I gM) | 0,36 | Отрицательный: <0,9 | |||
| HBS Ag | 0,4 | Отрицательный: <0,9 | |||
| Ат к ВГС | Отрицательный | ||||
| Hbc Ab | Отрицательный | ||||
| Иммунофлуоресценция | |||||
| Антинуклеарное антитело | 1/50 | Титр | До 1/100 | ||
| Антимитохондриальные антитела | 1/50 | Титр | |||
| Ат против гладких мышц | 1/50 | Титр | Отрицательный: <1/100 | ||
| Печень, почки, микросомальные антитела | 1/50 | Титр | Отрицательный: <1/100 | ||
| Мониторинг наркотиков | |||||
| Фенитоин | Не обнаружено | мк г/мл | Уровень токсичности: >20 | ||
| Фенобарбитал | Не обнаружено | Уровень токсичности: >40 | |||
| Вальпроат | 3,5 | ||||
| Карбамазепин | 1,72 | Уровень токсичности: >15 |
Открыть в отдельном окне
По результатам диагностирована надпочечниковая недостаточность и проведена терапия преднизолоном. После лечения ее печеночные пробы снизились () и, в конечном счете, нормализовались через 12 дней, и коагулопатия разрешилась. Выписана в удовлетворительном общем состоянии.
После лечения ее печеночные пробы снизились () и, в конечном счете, нормализовались через 12 дней, и коагулопатия разрешилась. Выписана в удовлетворительном общем состоянии.
Ожирение печени является наиболее распространенной причиной поражения печени, проявляющейся повышением активности печеночных ферментов из-за ожирения (неалкогольная жировая дистрофия печени) или употребления алкоголя. Другими причинами поражения печени являются вирусный или аутоиммунный гепатит и заболевания желчевыводящих путей [7]. При обращении к пациенту с дисфункцией печени с неизвестной причиной наиболее распространенными причинами могут быть лекарственное поражение печени, аутоиммунное заболевание печени и неалкогольная жировая дистрофия печени. Например, в исследовании 88 пациентов с аномалиями функционального теста печени и неизвестной причиной причины были следующими: 34,09% лекарственно-индуцированных заболеваний печени, 22,37% аутоиммунных заболеваний печени и 12,5% неалкогольной жировой дистрофии печени [8]. Одной из менее частых причин поражения печени являются эндокринные нарушения. Среди них гипотиреоз и гипертиреоз являются наиболее распространенными причинами повышенных ферментов печени [7]. Кроме того, синдром Кушинга может вызывать неалкогольный стеатогепатит (НАСГ) и поражение печени. Повышение активности печеночных ферментов отмечено у 10–20% больных сахарным диабетом [1]. О’Бейрн и др. предположили, что у пациентов с печеночной недостаточностью высока частота надпочечниковой недостаточности, а степень дисфункции надпочечников коррелирует с тяжестью заболевания печени [9].].
Одной из менее частых причин поражения печени являются эндокринные нарушения. Среди них гипотиреоз и гипертиреоз являются наиболее распространенными причинами повышенных ферментов печени [7]. Кроме того, синдром Кушинга может вызывать неалкогольный стеатогепатит (НАСГ) и поражение печени. Повышение активности печеночных ферментов отмечено у 10–20% больных сахарным диабетом [1]. О’Бейрн и др. предположили, что у пациентов с печеночной недостаточностью высока частота надпочечниковой недостаточности, а степень дисфункции надпочечников коррелирует с тяжестью заболевания печени [9].].
Надпочечниковая недостаточность является одной из редких причин поражения печени [1], но у пациентов с заболеваниями печени относительная недостаточность надпочечников встречается в 33% случаев острой печеночной недостаточности и до 65% случаев хронического заболевания печени и сепсиса. Даже при отсутствии сепсиса относительная надпочечниковая недостаточность является обычным явлением и может поражать до 92% пациентов с трансплантацией печени (без кортикостероидного режима). Эта распространенность настолько высока, что некоторые исследователи полагают, что у пациентов с печенью имеется раздельный патогенез, и предлагают термин «гепатоадреналовый синдром» [10]. Но поражение печени не является обычным явлением у пациентов с надпочечниковой недостаточностью и ограничивается сообщениями о клинических случаях (12).
Эта распространенность настолько высока, что некоторые исследователи полагают, что у пациентов с печенью имеется раздельный патогенез, и предлагают термин «гепатоадреналовый синдром» [10]. Но поражение печени не является обычным явлением у пациентов с надпочечниковой недостаточностью и ограничивается сообщениями о клинических случаях (12).
Таблица 3
Сравнение опубликованных статей о надпочечниковой недостаточности и заболеваниях печени.
90 141 —
902 92
| Авторы | Olsson et al. [3] | Boulton et al. [2] | Castiella et al. [4] | Ризви и Киррик [5] | Гуракуки и др. [6] | Панг и др. [7] | Этот случай |
|---|---|---|---|---|---|---|---|
| Год публикации | 1990 | 1995 | 1988 | 20 01 | 2006 | 2011 | 2012 |
| Характеристики пациентов | Первый отчет в этой области | Второй отчет в этой области | Повышение содержания железа в печени и повышение активности печеночных ферментов при надпочечниковой недостаточности | В анамнезе 10 лет повышенный уровень печеночных ферментов | — | Выраженный повышенный уровень печеночных ферментов и печеночная недостаточность, связанная с надпочечниковой недостаточностью | |
| Степень повышения уровня печеночных ферментов | Легкая | Легкая | Легкая | Легкая | В 1,5 раза выше нормы | Легкая | Тяжелая |
| Результат биопсии печени | Лимфоцитарная инфильтрация портальной области (выполнена у одного пациента) | Не выполнялась | Не выполнено | Лимфоцитарная инфильтрация и повышенное отложение железа | Не выполнено | Не выполнено | Не выполнено |
| Число больных | 4 | 3 | 1 | 1 | 1 | 1 | 1 |
Открыть в отдельном окне
В исследовании Olsson et al. в 1990 г. пациенты поступивший из-за незначительного повышения уровня аминотрансфераз в сыворотке крови имел болезнь Аддисона, и ферменты нормализовались в течение 1 недели заместительной терапии кортикостероидами. Они рекомендовали учитывать возможность болезни Аддисона у пациентов с неясной легкой гипертрансаминаземией [3].
в 1990 г. пациенты поступивший из-за незначительного повышения уровня аминотрансфераз в сыворотке крови имел болезнь Аддисона, и ферменты нормализовались в течение 1 недели заместительной терапии кортикостероидами. Они рекомендовали учитывать возможность болезни Аддисона у пациентов с неясной легкой гипертрансаминаземией [3].
Пять лет спустя был опубликован второй отчет о печеночной недостаточности в Аддисоне. Исследователи представили 3 пациентов с аномальными ферментами печени из-за недостаточности надпочечников, и после соответствующего лечения недостаточности надпочечников их ферменты печени нормализовались. Другие отчеты относятся к 1998, 2001 и 2006 гг., а последний отчет был опубликован в 2011 г. [4–6, 11].
У всех введенных пациентов было умеренное повышение активности печеночных ферментов, но в данном случае у пациента наблюдалось серьезное повышение активности печеночных ферментов и печеночная недостаточность. По нашей информации, это первый случай, когда надпочечниковая недостаточность вызвала серьезное повышение активности печеночных ферментов и печеночную недостаточность.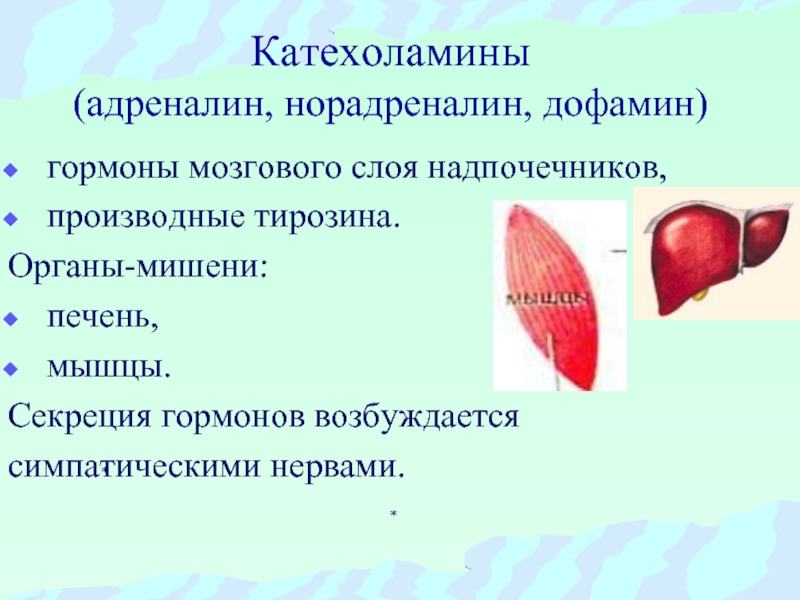 Пациентке проведена терапия преднизолоном, через 12 дней нормализовались ферменты печени, выписана в удовлетворительном состоянии.
Пациентке проведена терапия преднизолоном, через 12 дней нормализовались ферменты печени, выписана в удовлетворительном состоянии.
В этом отчете мы подчеркиваем недостаточность надпочечников (первичную или вторичную) как причину поражения печени в необъяснимых случаях и рекомендуем наблюдать любое повышение активности печеночных ферментов, даже печеночную недостаточность, у этих пациентов.
1. Симидзу Ю. Печень при системных заболеваниях. Всемирный журнал гастроэнтерологии . 2008;14(26):4111–4119. [Бесплатная статья PMC] [PubMed] [Google Scholar]
2. Boulton R, Hamilton MI, Dhillon AP, Kinloch JD, Burroughs AK. Субклиническая болезнь Аддисона: причина стойких нарушений значений трансаминаз. Гастроэнтерология . 1995;109(4):1324–1327. [PubMed] [Google Scholar]
3. Олссон Р.Г., Линдгрен А., Зеттергрен Л. Поражение печени при болезни Аддисона. Американский журнал гастроэнтерологии . 1990;85(4):435–438. [PubMed] [Google Scholar]
4. Castiella A, Etxeberria X, Ganzarain J, Aramburu V. Гипертрансаминаземия и болезнь Аддисона. Европейский журнал гастроэнтерологии и гепатологии . 1998;10(10):891–892. [PubMed] [Академия Google]
Castiella A, Etxeberria X, Ganzarain J, Aramburu V. Гипертрансаминаземия и болезнь Аддисона. Европейский журнал гастроэнтерологии и гепатологии . 1998;10(10):891–892. [PubMed] [Академия Google]
5. Ризви А.А., Керрик Дж.Г. Вовлечение печени и аномальные показатели железа при недиагностированной болезни Аддисона. Эндокринная практика . 2001;7(3):184–188. [PubMed] [Google Scholar]
6. Gurakuqi GC, Stadlbauer V, Stepan V, Warnkross H, Trauner M. Болезнь Аддисона как редкая причина хронически повышенных ферментов печени. Zeitschrift fur Gastroenterologie . 2006;44(2):179–183. [PubMed] [Google Scholar]
7. Панг С.З., Оу С.Дж., Ши С.Ю., Ван Т.Л., Дуан У.Дж., Цзя Д.Д. Клинико-патологический анализ 88 пациентов с нарушением функции печени неизвестной этиологии. Чжунхуа Нэй Кэ За Чжи . 2011;50(1):36–39. [PubMed] [Google Scholar]
8. Ersan O, Demirezer B. Болезнь Аддисона: редкая причина гипертрансаминаземии. Пищеварительные болезни и науки .

 Этот сигнал связывается с телом посредством симпатической нервной системы. Примечательно, что адреналин способствует увеличению мозговой активности и физической силы. Именно поэтому некоторые люди легко справляются со стрессовыми ситуациями и находят эффективные решения;
Этот сигнал связывается с телом посредством симпатической нервной системы. Примечательно, что адреналин способствует увеличению мозговой активности и физической силы. Именно поэтому некоторые люди легко справляются со стрессовыми ситуациями и находят эффективные решения;